Болезней, которые безопасные, приятные — нет. Все они в разной степени коварны, болезненны и несут угрозу нашему здоровью, полноценной жизни. Особенно это относится к заболеваниям поджелудочной железы, без которой невозможна нормальная работа ЖКТ, эндокринной сферы. Сахарный диабет — один из грозных недугов, поражающих все внутренние и внешние системы организма человека. Зарождается в поджелудочной железе, и в первую очередь именно ей наносит разрушительный удар. Поджелудочная железа и сахарный диабет в совместном аспекте — злободневная проблема для многих людей, к сожалению не только стариков, но и молодёжи. Патогенные изменения в эндокринном секторе значительно «помолодели».
Панкреатит (воспалением головки поджелудочной железы), а также гликемией (высокое содержание сахара в крови), ацетона в моче, как предшественниками болезнетворного процесса под названием — сахарный диабет и поджелудочная железа, страдает каждый 2-й из десяти, обратившихся за медицинской помощью. Настолько уж опасна ситуация для поджелудочной железы и насколько диабет влияет на нее, какие вызывает сопутствующие либо дополнительные патогенные формы в органе, как лечиться? — тот круг актуальных тем, которые волнуют больных и их родственников.
Функциональность, задачи железы поджелудочной: портрет органа в картине злостной — сахарная болезнь
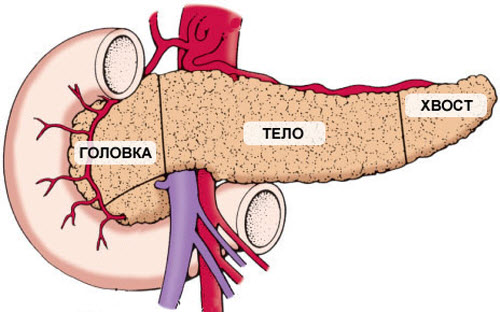
Превалирование уровня глюкозы, сбой желудочного состава (хим. баланса секреции): такие клинические признаки однозначно указывают — поджелудочная железа подвергается симптоматике характерной при сахарном диабете. От того, какой индекс показывает глюкометр, число в ммоль/л зависит определение тяжести заболевания. Прослеживается обоюдная взаимосвязь, как негативный акцент: сахарный диабет является виновником в нарушении рабочего цикла поджелудочной железы, а она, в свою очередь, своими болезнями усугубляет сахарный диабет, вводит его в тяжёлую фазу.
Это зафиксированный и очевидный факт, подтверждённый в анамнезах историй болезней: диабетики, долгое время стоящие на диспансерном учёте, жалуются на поджелудочный дискомфорт. Их беспокоят болезненные ощущения в области левого подреберья, специфические проявления, которые свойственны поджелудочной дисфункции – рвота, тошнота, изжога. Какие факторы обуславливают недостаточную выработку, количество инсулина (инсулиновая недостаточность), сбивают с ритма работу поджелудочного отдела, чем отягчают течение диабетической патологии? Основными источниками деструкции специалисты называют две причины:
- A. Панкреатозная форма, при которой бета-клетка, как основополагающий клеточный эпидермис, 60-85% базис поджелудочной железистой ткани претерпевает болезнетворные изменения;
- B. Непанкреатозная: возникает вне поджелудочной паренхимы, не имеет клеточной связи с этой областью, а возникает по вине интоксикации, посттравматических воздействий и после хирургических вмешательств.

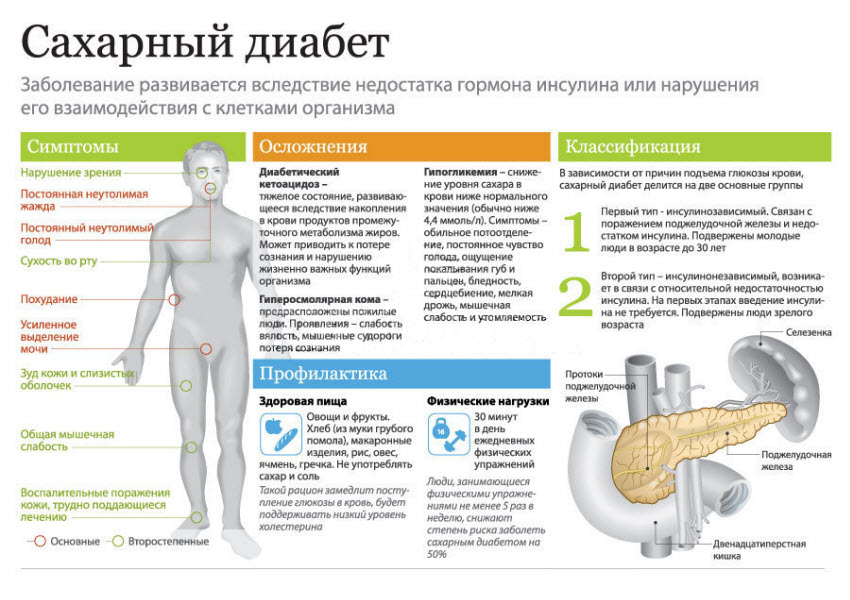
Врачи подчеркивают важность поджелудочной железы в регуляции уровня сахара в крови. Эта железа отвечает за выработку инсулина, гормона, который помогает клеткам усваивать глюкозу. При сахарном диабете, особенно второго типа, происходит снижение чувствительности клеток к инсулину или недостаточная его выработка, что приводит к повышению уровня сахара в крови. Специалисты отмечают, что правильное питание и физическая активность играют ключевую роль в поддержании здоровья поджелудочной железы. Они рекомендуют регулярные обследования и контроль уровня глюкозы, чтобы предотвратить осложнения. Врачи также акцентируют внимание на важности индивидуального подхода к каждому пациенту, так как факторы риска могут варьироваться.

Осложнения поджелудочной железы: сахарный диабет + панкреатит
Намного больше опасностей подстерегает железу в подобном соотношении. С одной стороны на неё давит воспалительный пресс, которым отличается панкреатит. Другая сторона (сахарный диабет) терроризирует острой нехваткой инсулиновой поддержки. Создается очаг двойного патогенного воздействия, и как следствие поджелудочный орган выходит из строя. При отсутствии своевременной медикаментозной помощи или в запущенном сроке у больных наблюдаются следующие проявления:
- частые, крайне болезненные приступы панкреатита;
- желудочные рези;
- схватка образные спазмы брюшной полости, так называемый синдром «острого живота»;
- сухость, горечь во рту, постоянная жажда;
- отрыжка с запахом тухлого яйца;
- чувство жжения под грудиной ложечкой.
К перечисленным признакам присоединяются — вздутие, метеоризм в брюшине с отдающими коликами в район паха, заднего прохода. Слабость, головокружение, обмороки, как предвестники гликемической комы, анафилактического шока. Кожные покровы бледные, с липким потоотделением, синеватыми участками вокруг глаз, около губной части: развивается сердечно-сосудистая недостаточность, асфиксия. Совместная негативная динамика даёт толчок для развития диабета панкреатического типа.
Диффузия (химическая реакция проникновения) инсулина сквозь сосудистые мембраны поджелудочной железы парализуется: обесточивается, прекращается в достаточном объеме поступление этого важнейшего гормона в пищеварительный тракт организма. Как помочь, поджелудочной железе при сахарном диабете, чем и как лечить поджелудочную железу при сахарном диабете? — об этом в следующем разделе.
Поджелудочная железа играет ключевую роль в регуляции уровня сахара в крови, и многие люди осознают важность её здоровья. При сахарном диабете, особенно второго типа, функции этой железы нарушаются, что приводит к недостаточной выработке инсулина. Люди часто делятся своими переживаниями о том, как диабет влияет на их повседневную жизнь: от необходимости постоянного контроля уровня сахара до изменений в диете. Многие отмечают, что правильное питание и физическая активность помогают поддерживать состояние поджелудочной железы и контролировать диабет. Также распространены обсуждения о новых методах лечения и исследованиях, направленных на восстановление её функций. Важно, чтобы пациенты осознавали необходимость регулярных обследований и консультаций с врачами, чтобы минимизировать риски и улучшить качество жизни.
Диагностика и как лечить поджелудочную железу при диабете
Сказать просто, что лечение заключается в необременительных процедурах, манипуляциях, легком периоде таблеток и порошков — пойти наперекор истинному положению в отношении рассматриваемого недуга. В действительности это затяжной, длительный и изнуряющий путь. Требуется сосредоточить все силы, чтобы проявить волю, настойчивость и упорство для того, чтобы одолеть коварного врага. Касается и больного, и его окружения, родственников. Нужными и верными путеводителями, помощниками на долгие годы становятся терпение, твердость характера, вера.
И, конечно, многое зависит от профессиональных медицинских сотрудников — диабетологов. Раннее выявление диабетического патогенеза, влияющего на поджелудочную железу, установление правильного диагноза в сотни раз повышается шансы на успешное решение дилеммы в ракурсе: как лечить поджелудочную железу при сахарном диабете. Самыми эффективными, действенными являются комплексные методы, технологии диагностики и дальнейшего лечения:
- Регулярная сдача клинического анализа крови на сахар. Позволяет мгновенно определить нормальные либо завышенные параметры сахарного присутствия в крови. В аптечной сети продаются компактные аппараты измерения уровней сахара (глюкометр, анализаторы). Если цифры показывают до 8 ммолей/л – это норма, свыше 12 – обращайтесь к врачу.
- УЗИ обследования поджелудочной железы на наличие панкреатита. Эхогенность (высвечивание плоскости, границ органа) показывает угрожающие видоизменения, деформирование плотной железистой структуры.
- Зондирование (глотание тонкого катетера) – проверка желудочной секреции. Неприятное мероприятие, но необходимое, чтобы удостовериться в предположительных версиях. Выявляет дисбаланс, происходящий в химическом составе желудка, так и в поджелудочном секторе.
- Проверка при помощи рентгена и раствора брома. Рентгенолог увидит весь пищевой тракт: заполненные суспензией патогенные области будут затемнены, здоровые светлого окраса.
Нелишним шагом является самостоятельный контроль: за своим самочувствием, цветом мочи, кала после мочеиспускания и дефекации. Испражнения должны быть без кровяных прожилок, венозных сгустков, моча не мутная, осадка и хлопьев не должно наблюдаться. Бесцветные каловые массы, пастозные, пахнувшие ацетоном – нехороший знак. При появлении подозрительных сигналов обращайтесь к квалифицированной медицине, не теряйте часы на поиски знахарок.
Важно! Через каждые 6 месяцев не ленитесь пройти первичный медицинский осмотр у гастроэнтеролога, терапевта, посетите диабет кабинет. Предупредительные меры вовремя обнаружат притаившуюся на первых порах, болезнь. Принесут только пользу, тем более в вопросе – чем, какими препаратами лечить поджелудочную железу при сахарном диабете.
Фармакологическая индустрия производит широкий спектр лекарств. По окончательному собранному материалу: обследований, анализов, заключения специалистов – лечащий доктор пропишет и подберет те медикаменты, которые подходят персонально вамБудьте бдительны к своему здоровью: и все будет замечательно.

Вопрос-ответ
Какова роль поджелудочной железы в регуляции уровня сахара в крови?
Поджелудочная железа производит инсулин, гормон, который помогает клеткам усваивать глюкозу из крови. При недостаточной выработке инсулина или его неэффективности может развиться сахарный диабет, что приводит к повышению уровня сахара в крови.

Какие симптомы могут указывать на проблемы с поджелудочной железой?
Симптомы могут включать постоянную жажду, частое мочеиспускание, усталость, неясное зрение и медленное заживление ран. Если вы заметили эти признаки, важно обратиться к врачу для диагностики и лечения.
Как можно поддерживать здоровье поджелудочной железы?
Поддерживать здоровье поджелудочной железы можно с помощью сбалансированной диеты, регулярной физической активности, контроля уровня сахара в крови и избегания алкоголя и курения. Также важно регулярно проходить медицинские обследования.
Советы
СОВЕТ №1
Регулярно проверяйте уровень сахара в крови. Это поможет вам контролировать состояние и своевременно реагировать на изменения, что особенно важно при диабете.
СОВЕТ №2
Соблюдайте сбалансированную диету, богатую клетчаткой, овощами и цельнозерновыми продуктами. Это поможет поддерживать стабильный уровень сахара и снизить нагрузку на поджелудочную железу.
СОВЕТ №3
Регулярно занимайтесь физической активностью. Умеренные физические нагрузки способствуют улучшению чувствительности к инсулину и помогают контролировать уровень сахара в крови.
СОВЕТ №4
Обсуждайте с врачом возможность приема медикаментов или инсулина, если это необходимо. Правильное лечение может значительно улучшить качество жизни и снизить риск осложнений.







