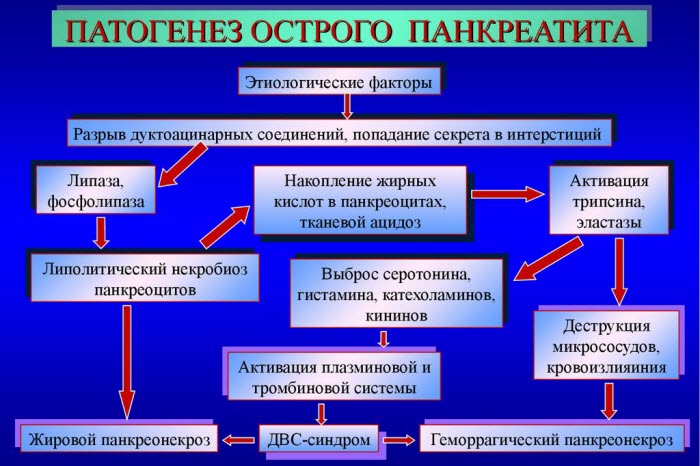
Поджелудочная железа играет важную роль в нормальной работе пищеварительной системы человеческого организма. Отек железы, вызванный ее воспалением, затрудняет отток ферментов, что приводит к перевариванию тканей органа. Данный процесс характерен патогенезу острого панкреатита.
Этиология панкреатита достаточно обширна. Основная причина возникновения острого панкреатита определяется у семидесяти процентов больных. У оставшихся 30 процентов людей диагностировать причину заболевания не получается.
Патогенез острого и хронического панкреатита
Выработка пищеварительного фермента и инсулина, которые способствуют регулированию в крови сахара, осуществляется поджелудочной железой. Она находится позади желудка.
Выбор метода лечения пациента зависит от механизма развития острого панкреатита. Своевременное лечение острого панкреатита может предотвратить многие серьезные осложнения, которые часто ставят жизнь человека под угрозу.
Патогенез панкреатита, который перешел в хроническую стадию, носит менее выраженный характер, основные симптомы не столь явственны или полностью отсутствуют. Вяло прогрессирующее воспаление, происходящее в железе, ведет к некрозу и фиброзу органа, постепенно снижая функцию железы. Болезнь протекает с периодами ремиссий и возникающих осложнений. Неукоснительное соблюдение рекомендованной врачом диете и здоровый образ жизни помогают приостановить данный недуг.
Основные симптомы, позволяющие предположить дисфункцию поджелудочной железы:
- Заметная потеря веса.
- Наблюдается воспаление ротовой полости, обусловленное недостаточностью основных витаминов. Кожа приобретает пепельный или характерный желтый оттенок.
- Больной в лежачем состоянии для снижения болевого синдрома подтягивает колени к животу.
- Происходит повышение температуры тела.
Врачи подчеркивают, что патогенез острого панкреатита является сложным и многофакторным процессом. Основными механизмами его развития считаются активация панкреатических ферментов внутри железы, воспалительная реакция и повреждение тканей. Часто причиной служат желчнокаменная болезнь и злоупотребление алкоголем, что приводит к блокировке протоков и повышению давления в поджелудочной железе. В результате начинается самопереваривание тканей органа, что вызывает острое воспаление. Врачи отмечают, что ранняя диагностика и адекватное лечение критически важны для предотвращения серьезных осложнений, таких как некроз и системные воспалительные реакции. Понимание патогенеза помогает в разработке эффективных методов терапии и реабилитации пациентов.

 Клиника геморрагического и дуоденального панкреатита
Клиника геморрагического и дуоденального панкреатита
При диагностировании некроза тканей поджелудочной железы, врач выносит заключение — —— геморрагический панкреатит.
Тяжелое состояние больного наблюдается в начале болезни. Сознания пациента начинает путаться, наблюдается слабый, нитевидный пульс, диагностируется непроходимость кишечника.
Разложение железы вызывает сильную интоксикацию организма. Сильная боль локализуется в эпигастральной области и способствует шоковому состоянию пациента. Смертность в этом случае достаточно высока.
Особенным признаком этого вида панкреатита является резкое ухудшение состояния человека после того, как он принял пищу.
Если заболевшему человеку своевременно сделать операцию по удалению части железы, где произошло отмирание клеток органа, и восстановить проходимость протоков, то прогноз выздоровления будет благоприятным.
В случае запущенности болезни помочь больному уже невозможно.
Дуоденальный перитонит характеризуется наличием воспалительного процесса, который влияет на пищеварительные ферменты. Развитию заболевания может способствовать кислая, острая и жирная пища, прием кофе на голодный желудок, курение и прием алкоголя.
При дуоденальном перитоните из желудка поступает пищеварительный сок. Он оказывает раздражительный эффект на двенадцатиперстную кишку, что способствует началу воспалительного процесса.
Патогенез наследственного и билиарного панкреатита
Заброс поджелудочного сока и желчи, повышает давление в желчевыводящих путях и наблюдается при патогенезе билиарного панкреатита. Этот процесс приводят к снижению функционирования железы. Причиной является тот факт, что большинство хронических заболеваний имеет волнообразное течение, а люди нередко не выполняют рекомендаций врачей. Важно начинать лечение данного панкреатита после терапии основных заболеваний.
Наследственная форма патогенеза наблюдается при генной мутации, передающейся по наследству, когда происходит замена лейцина другой аминокислотой —валин. При этом фиксируют дезактивации трипсина в клетках. Это случаи говорит о самопереваривание собственных тканей железы.
Острый панкреатит — это воспаление поджелудочной железы, которое может возникнуть по различным причинам, включая злоупотребление алкоголем, желчнокаменную болезнь и некоторые медикаменты. Люди часто обсуждают, как важна ранняя диагностика и лечение этого состояния, поскольку оно может привести к серьезным осложнениям. Многие отмечают, что симптомы, такие как сильная боль в животе, тошнота и рвота, требуют немедленного обращения к врачу. Важно понимать, что патогенез острого панкреатита включает активацию ферментов поджелудочной железы, что приводит к самоперевариванию ткани. Это вызывает воспаление и может затрагивать соседние органы. Врачи подчеркивают, что профилактика, включая здоровый образ жизни и контроль за состоянием желчевыводящих путей, играет ключевую роль в снижении риска развития этого заболевания.

Этиология панкреатита причинами
Наиболее частыми случаями, которые провоцируют дальнейшее развитие панкреатита, является жирная и острая пища, дефицит белка, желчнокаменная болезнь и употребление алкоголя выше допустимых норм,
Этиологию острого течения панкреатита можно подразделить на несколько групп:
- Причины механического характера. К ним отнесены травмы поджелудочной железы. А также резекция желудка, удаление злокачественных опухолей и желчного пузыря.
- Нейрогуморальные. В группу отнесены: дисфункция сосудов, вызванная атеросклерозом; патология печени, сердца, жировой клетчатки; болезни органов брюшной полости; нарушение кровообращения в поджелудочной железе.
- Токсические и аллергические причины. Пищевое и химическое отравление, инфекционные заболевания. Лекарственные и пищевые аллергии, интоксикация, вызванная алкоголем и никотином.
Осложнения болезни поджелудочной железы
Наиболее частым, побуждающим факторами воспалительного процесса поджелудочной железы отмечаются другие болезни человеческого организма:
- врожденные пороки желчных путей и протоков поджелудочной железы;
- сахарный диабет;
- наличие тромбоза сосудов;
- заболевания печени (цирроз или гепатит);
- холециститы, желчнокаменная болезнь;
- язвенные проявления, сопровождающиеся повышенной кислотностью;
- изменение липидного баланса;
- воспаление и опухоль большого сосочка 12 -перстной кишки;
- заболевания кишечника (болезнь Крона, энтериты, колиты);
- туберкулез, брюшной тиф, сифилис;
- аллергические реакции;
- развитие вирусных инфекций ( эпидемический паротит, грипп, корь, энтеровирусы);
- муковисцидоз;
- гиперпаратиреоз;
- заболевания соединительной ткани;
- дискинезия желчных путей у беременных.
Беременность может активировать развитие панкреатита. Факторы, оказывающие влияние на поджелудочную железу, приводят к обострению болезни. Именно поэтому столь важно их выявление для назначения эффективного лечения.
Вредные привычки, осложненный прием лекарственных препаратов, медицинские мероприятия также влияют на обострение болезни этого органа.
Различные заболевания нервной системы являются частым осложнением, которое провоцирует воспалительный процесс в железе.

Диагностика и лечение панкреатита
Причины, вызвавшие панкреатит, определяются лабораторными анализами и различными методами диагностики:
- Выявление в моче амилазы свидетельствует о развитии панкреатита.
- Общий анализ крови показывает наличие воспалительного процесса.
- Биохимия крови помогает определить увеличение ферментов и уровня глюкозы, вырабатываемых железой.
- Увеличенный хвост, головка и тело железы говорят о патологиях в организме больного, что явственно видно при проведении УЗИ.
- Гастроскопия проводится для выявления воспаления в желудке.
- Рентгенография безошибочно диагностирует наличие в протоках камней.
- Компьютерная томография помогает увидеть состояние органов, расположенных в брюшной полости.
Если причина заболевания кроется в наличии желчных камней или произошедших необратимых перерождений железы (панкреонекроз), то хирургическое вмешательство неизбежно. Необходимо убрать омертвевшие ткани и имеющиеся камни.
Выбор терапевтического метода лечения панкреатита зависит от размеров железы и других органов. При возникновении панкреатита назначается жесткая диета и вводится поддерживающая терапия, с применением инъекций лекарственных препаратов.
Острое течение болезни, сопровождающееся сильной болью, для ее купирования вводятся обезболивающие препараты.
Панкреатит можно и нужно своевременно лечить. Отказ от вредных привычек, соблюдение рекомендаций врача, помогут добиться устойчивой ремиссии, которая может продолжаться более 5 лет.
Вопрос-ответ
Что такое острый панкреатит и как он развивается?
Острый панкреатит — это воспаление поджелудочной железы, которое возникает внезапно и может быть вызвано различными факторами, такими как желчнокаменная болезнь, злоупотребление алкоголем или травмы. В процессе развития заболевания происходит активация панкреатических ферментов внутри железы, что приводит к ее самоперевариванию и воспалению.
Какие основные факторы риска способствуют развитию острого панкреатита?
К основным факторам риска относятся злоупотребление алкоголем, наличие желчных камней, травмы живота, некоторые медикаменты и генетические предрасположенности. Также к рискам можно отнести высокое содержание жиров в крови и определенные заболевания, такие как диабет.
Каковы симптомы острого панкреатита?
Симптомы острого панкреатита могут включать сильную боль в верхней части живота, тошноту, рвоту, повышение температуры, учащенное сердцебиение и желтуху. Боль может иррадиировать в спину и усиливаться после приема пищи.
Советы
СОВЕТ №1
Изучите основные причины острого панкреатита, такие как злоупотребление алкоголем и желчнокаменная болезнь, чтобы лучше понимать факторы риска и предотвращать заболевание.
СОВЕТ №2
Обратите внимание на симптомы острого панкреатита, такие как сильная боль в животе, тошнота и рвота, чтобы своевременно обратиться за медицинской помощью.
СОВЕТ №3
Следите за своим питанием и избегайте жирной и острой пищи, что может снизить риск развития панкреатита и улучшить общее состояние поджелудочной железы.
СОВЕТ №4
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям желчевыводящих путей или поджелудочной железы, чтобы выявить проблемы на ранних стадиях.
 Клиника геморрагического и дуоденального панкреатита
Клиника геморрагического и дуоденального панкреатита








