Работоспособность поджелудочной железы может как ослабевать, так и усиливаться. Во втором случае развивается синдром гиперфункции. Это достаточно редкая патология, образующаяся на фоне повышения концентрации инсулина в крови.
Структура поджелудочной
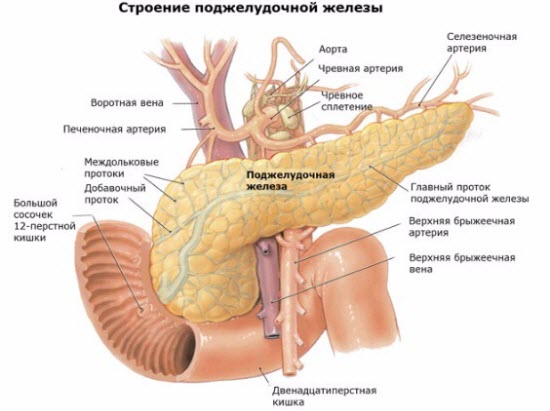
Треугольное тело железы имеет переднюю, заднюю, нижнюю поверхности. Конусообразный хвост дотягивается до селезенки. Голова находится на изгибе 12-перстной кишки.
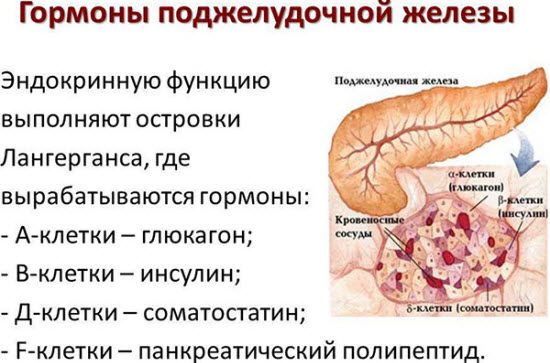
Внутри органа находятся островки Лангерганса. Их клетки оплетаются кровеносными капиллярами, автономно оснащаются нервными волокнами. Островки содержат:
- альфа-клетки;
- бета-клетки;
- гамма-клетки.
Образование инсулина происходит в бета-клетках.
Врачи отмечают, что гиперфункция поджелудочной железы может проявляться различными симптомами, среди которых наиболее распространены боли в верхней части живота, тошнота и рвота. Эти симптомы часто сопровождаются нарушениями пищеварения, такими как диарея или запоры. Причинами данного состояния могут быть как хронические заболевания, например, панкреатит, так и гормональные нарушения, включая избыток инсулина. Врачи подчеркивают, что важно учитывать и факторы образа жизни, такие как неправильное питание, злоупотребление алкоголем и стресс, которые могут усугублять состояние. Раннее обращение к специалисту и комплексное обследование помогут выявить причины гиперфункции и предотвратить серьезные осложнения.

Основные функции органа
Железа выполняет следующие функции:
- Эндокринную.
- Пищеварительную.
- Гуморальную.
Основной функцией этого органа является пищеварительная. Она проявляется при секреции поджелудочного сока. Гуморальная функция отвечает за транспортировку важных биологических элементов. С ее помощью регулируется объем панкреатического сока. Эндокринная функция обеспечивает нужное количество гормонов.
Гормоны поджелудочной
Эндокринная часть поджелудочной железы образует 3 гормона:
- глюкагон;
- инсулин;
- липокаин.
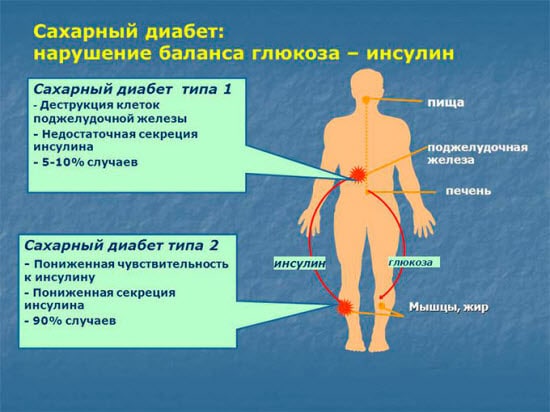
Инсулин несет ответственность за синтез гликогена и сопутствует окислению в мышцах сахара. Когда островки Лангерганса прекращают функционировать, концентрация сахара в крови резко возрастает. Это состояние именуется гипергликемией. Когда сахар появляется в урине, развивается глюкозурия. Если его концентрация в крови снижается, развивается гипогликемия. Регуляция секреции гормона осуществляется посредством нервно-гуморального и нервного механизмов.
Глюкагон является антагонистом инсулина. Он сопутствует развитию гипергликемии, снижает концентрацию гликогена в печени. Липокаин сопутствует выведению из этого органа жиров. Активность гормона способствует торможению трансформации углеводов в жиры.
Существует несколько способов влияния гормонов железы на обмен углевода. Благодаря инсулину через клеточную мембрану проникает глюкоза. Этот гормон способствует индуцированию синтеза ферментов. Они синтезируют гликоген, окисляют глюкозу. Благодаря активности глюкагона увеличивается содержание фермента, который расщепляет гликоген.
Гиперфункция поджелудочной железы — это состояние, при котором орган вырабатывает избыточное количество гормонов, таких как инсулин. Люди, сталкивающиеся с этой проблемой, часто отмечают резкие колебания уровня сахара в крови, что может проявляться в виде слабости, потливости, головокружения и даже обмороков. Часто пациенты жалуются на постоянное чувство голода, несмотря на регулярные приемы пищи. Причинами гиперфункции могут быть как генетические факторы, так и заболевания, такие как диабет или опухоли. Важно отметить, что игнорирование симптомов может привести к серьезным осложнениям, поэтому при первых признаках стоит обратиться к врачу для диагностики и назначения соответствующего лечения.

Основные причины гиперфункции
- Большое количества инсулина.
- Развитие инсуломы.
- Появление опухолей головного мозга.
Инсулома развивается из эндокринной части поджелудочной железы, и провоцируется вовлечением в процесс большого количества бета-клеток. Новообразование продуцируется несколькими гормонами. Это доброкачественная опухоль. Развитие опасных последствий наблюдается отсутствии лечения на фоне вырабатывания большого количества инсулина.
Первичная симптоматика болезни
Первые признаки гиперфункции поджелудочной железы часто остаются незамеченными. Они списываются больными на нервное перенапряжение или усталость. К основным симптомам следует отнести:
- быструю утомляемость;
- апатию;
- слабость;
- сонливость;
- судорожные подергивания;
- потерю сознания.
С течением времени симптоматика только усугубляется. Незначительные судорожные подергивания наблюдаются все чаще. Потом появляются продолжительные, болезненные приступы. Человек может потерять сознание неожиданно, что представляет серьезную опасность для его жизни. Еще одним специфическим признаком является резкий, безосновательный набор веса.

Обострение болезни
Клиническое проявление гиперфункции поджелудочной железы является следствием гипогликемии. Во время обострения болезни симптоматика проявляется более ярко.
После пробуждения человек испытывает трудности с ориентированием во времени и пространстве. Он по нескольку раз выполняет одно и то же движение, невнятно отвечает на вопросы.
Психомоторное возбуждение выражено очень ярко. Поведение больного во многом схоже с реакциями сильно выпившего человека. Начинают развиваться нейровегетативные расстройства. Они характеризуются нарушениями сердечного ритма, усилением потоотделения, покраснением кожи лица. Наблюдаются резкие колебания давления.
Наиболее тяжелой степенью нарушения сознания является гипогликемическая кома. Иногда больной пребывает в «сноподобном» состоянии. Он движется неосознанно, а после «пробуждения» никак не может понять, как там оказался. Это состояние именуется ретроградной амнезией.
Симптоматика хронической гипогликемии
Периоды обострения «разбавляются» признаками хронической гипогликемии. Появляются следующие признаки:
- паралич лицевых мышц;
- нарушение рефлексов сухожилий;
- утрата вкусовой чувствительности;
- снижение памяти;
- ухудшение интеллектуальной работоспособности;
- утрата профессиональных навыков.
Когда развивается злокачественная инсулинома, больной страдает от диареи и сильных болей в животе.
Симптоматика гипофункции железы
Предтечей сахарного диабета является гипофункция поджелудочной железы. Появление специфической симптоматики обосновано увеличением концентрации сахара.
Возникают признаки обезвоживания, человек постоянно хочет пить. Наблюдается усиленное мочеотделение. Больной стремительно теряет вес, жалуется на локальную боль в животе. Его сознание путается. Отсутствие лечения приводит к поражению сердечно-сосудистой системы. Иногда развивается слепота.
Диагностика и лечение
Врач обязан проанализировать жалобы больного, а также анамнез заболевания. Диагностика гипофункции и гиперфункции поджелудочной железы предполагает:
- Исследование концентрации инсулина.
- Определение содержания глюкозы.
- Выявление проинсулина.
При остром периоде гиперфункция излечивается раствором глюкозы. Этот препарат вводится внутривенно. Диагностировав инсулиному, врач назначает операцию. Если выявляется доброкачественное новообразование, хирург удаляет только хвост поджелудочной железы. Когда оперативное вмешательство невозможно, назначаются препараты, способствующие подавлению инсулинового синтеза.
Гипофункция поджелудочной железы лечится инъекциями искусственного инсулина. Многие пациенты сохраняют трудоспособность на протяжении нескольких десятилетий.
Комментарий врача о диете
Важно следовать назначенной врачом диете. Когда организм больного восстанавливается, ему разрешается съесть небольшое количество сладкого. Можно выпить стакан лимонада. Рацион пациента должен включать продукты, богатые углеводами. От жирного, острого, мучного желательно отказаться. Не следует употреблять алкогольные напитки.
После терапии больной должен постоянно следить за состоянием своего здоровья, а при появлении первых признаках патологии обращаться к врачу. Профилактика предполагает контроль за показателями глюкозы.
Вопрос-ответ
Что происходит при гиперфункции поджелудочной железы?
При истинном гиперинсулинизме, который сопровождается гиперфункцией поджелудочной железы, со временем наступает истощение эндокринной части органа. Вторичный дефицит инсулина в сочетании с ожирением и метаболическим синдромом в разы повышает риск развития сахарного диабета 2-го типа.
Как исправить гиперактивность поджелудочной железы?
Хронический панкреатит. Лечение может включать: обезболивающие препараты — ваш врач может порекомендовать добавки для облегчения боли, изменение образа жизни — например, употребление небольших порций пищи с низким содержанием жира и отказ от алкоголя и курения, пищевые добавки — ваш врач может порекомендовать добавки для улучшения пищеварения.
Советы
СОВЕТ №1
Обратите внимание на изменения в пищеварении. Если вы заметили частые расстройства, такие как диарея или вздутие живота, это может быть признаком гиперфункции поджелудочной железы.
СОВЕТ №2
Следите за уровнем сахара в крови. Гиперфункция поджелудочной железы может привести к колебаниям уровня инсулина, что в свою очередь может вызвать гипогликемию или гипергликемию.
СОВЕТ №3
Обратите внимание на симптомы, такие как боль в верхней части живота или тошнота. Эти признаки могут указывать на воспаление поджелудочной железы и требуют консультации врача.
СОВЕТ №4
Не игнорируйте стресс и неправильное питание. Эти факторы могут усугубить состояние поджелудочной железы, поэтому старайтесь соблюдать сбалансированную диету и управлять стрессом.